ব্লাডার ক্যান্সারের নতুন পরীক্ষা: হাজারো রোগীকে কষ্টকর ফলো-আপ থেকে মুক্তি দিতে পারে
১ এপ্রিল, ২০২৬
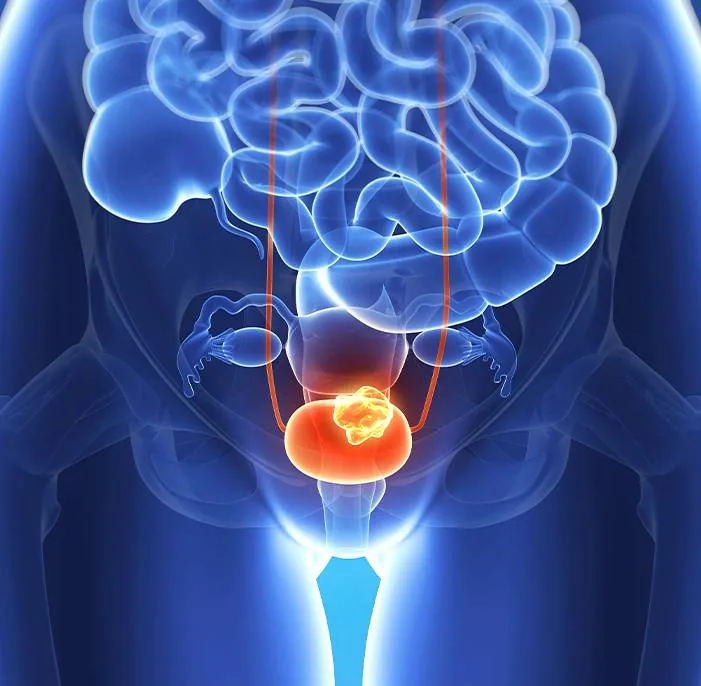
অনেকেই মনে করেন ক্যান্সারের সবচেয়ে কঠিন অংশ হলো প্রথমবার রোগ নির্ণয়। কিন্তু ব্লাডার ক্যান্সারের ক্ষেত্রে তা প্রায়ই সত্যি নয়। এই রোগের ফিরে আসার হার অনকোলজির জগতে অন্যতম সর্বোচ্চ। অনেক রোগীর জন্য আসল ভোগান্তি শুরু হয় চিকিৎসার পরে, যখন বছরের পর বছর হাসপাতালে যাওয়া, উদ্বেগ এবং অস্বস্তিকর পদ্ধতিগুলো সাধারণ জীবনের অংশ হয়ে ওঠে। এ কারণেই আজ ব্লাডার ক্যান্সারের সবচেয়ে গুরুত্বপূর্ণ আবিষ্কার কোনো নতুন সার্জারি নয়। বরং এটি হলো আরও উন্নত পর্যবেক্ষণের দিকে একটি নীরব পরিবর্তন, বিশেষ করে মূত্র-ভিত্তিক পরীক্ষার মাধ্যমে, যা বারবার সিস্টোস্কোপির উপর নির্ভরতা কমাতে পারে।
ব্লাডার ক্যান্সার একটি সাধারণ রোগ এবং এর ব্যবস্থাপনা বেশ ব্যয়বহুল। বিশ্ব স্বাস্থ্য সংস্থার ক্যান্সার এজেন্সি, ইন্টারন্যাশনাল এজেন্সি ফর রিসার্চ অন ক্যান্সার-এর অনুমান অনুযায়ী, প্রতি বছর বিশ্বব্যাপী ৬ লক্ষেরও বেশি নতুন রোগী শনাক্ত হয়। নারীদের চেয়ে পুরুষরা এতে বেশি আক্রান্ত হন। এবং ধূমপান এখনও পর্যন্ত এর সবচেয়ে বড় ঝুঁকি হিসেবে পরিচিত, যা অনেক উন্নত দেশে প্রায় অর্ধেক রোগীর জন্য দায়ী। তবে যা ব্লাডার ক্যান্সারকে স্বাস্থ্য ব্যবস্থার জন্য বিশেষভাবে কঠিন করে তোলে তা শুধু রোগীর সংখ্যা নয়, বরং চিকিৎসার পর রোগটির আচরণই আসল কারণ। নন-মাসল-ইনভেসিভ ব্লাডার ক্যান্সার, যা রোগ নির্ণয়ের সময় সবচেয়ে সাধারণ রূপ, প্রায়শই অপসারণ বা নিয়ন্ত্রণ করা গেলেও তা বারবার ফিরে আসে।
এই ধরনের কারণে এর চিকিৎসার পদ্ধতি দীর্ঘ এবং ব্যয়বহুল হয়ে উঠেছে। টিউমার অপসারণের পর, রোগীদের সাধারণত বছরের পর বছর ধরে নজরদারিতে রাখা হয়। এর জন্য স্ট্যান্ডার্ড পদ্ধতি হলো সিস্টোস্কোপি, যেখানে মূত্রনালীর মাধ্যমে একটি পাতলা ক্যামেরা প্রবেশ করিয়ে মূত্রাশয় পরীক্ষা করা হয়। এটি কার্যকর, তবে এটি একটি কষ্টকর, অস্বস্তিকর এবং ব্যয়বহুল পদ্ধতি। এটি ক্লিনিক এবং বিশেষজ্ঞ পরিষেবাগুলোর উপরও চাপ সৃষ্টি করে। যেসব দেশে জনসংখ্যা বয়স্ক হচ্ছে এবং হাসপাতাল ব্যবস্থা চাপের মধ্যে রয়েছে, সেখানে এই বোঝা বাড়ছে।
ইউরোপ, মার্কিন যুক্তরাষ্ট্র এবং এশিয়ার গবেষণা দলগুলো এই সমস্যা সমাধানের জন্য বছরের পর বছর চেষ্টা করেছে। এর উত্তর হতে পারে শরীর থেকে মূত্রের সাথে যা বের হয়ে যায়, তা আরও ভালোভাবে পরীক্ষা করা। বিজ্ঞানীরা নতুন মলিকিউলার পরীক্ষা তৈরি করেছেন যা টিউমারের ডিএনএ, অস্বাভাবিক আরএনএ সংকেত বা রোগের পুনরাবৃত্তির সাথে যুক্ত প্রোটিনের ধরণ খুঁজে বের করে। সাম্প্রতিক বছরগুলোতে বেশ কয়েকটি গবেষণায় দেখা গেছে যে এই পরীক্ষাগুলোর মধ্যে কিছু পুরোনো ইউরিন সাইটোলজির চেয়ে অনেক বেশি সংবেদনশীল। পুরোনো পরীক্ষাটি দীর্ঘদিন ধরে ব্যবহৃত হলেও প্রায়শই নিম্ন-গ্রেডের রোগ ধরতে পারে না।
২০২৩ এবং ২০২৪ সালে ইউরোপিয়ান ইউরোলজি এবং দ্য জার্নাল অফ ইউরোলজির মতো জার্নালে প্রকাশিত গবেষণায় বলা হয়েছে যে নতুন মূত্র পরীক্ষাগুলো অনেক পুনরাবৃত্ত টিউমার শনাক্ত করতে পারে, এবং এর ‘নেগেটিভ প্রেডিকটিভ ভ্যালু’ বেশ উচ্চ। সহজ কথায় বলতে গেলে, একটি শক্তিশালী নেগেটিভ ফলাফলের অর্থ হলো ডাক্তাররা আরও আত্মবিশ্বাসের সাথে বলতে পারবেন যে সেই মুহূর্তে রোগীর শরীরে ক্যান্সার সক্রিয়ভাবে ফিরে আসেনি। এটি গুরুত্বপূর্ণ কারণ একটি পরীক্ষাকে চিকিৎসার ধারা পরিবর্তন করার জন্য সিস্টোস্কোপিকে পুরোপুরি প্রতিস্থাপন করার প্রয়োজন নেই। যদি এটি নির্বাচিত নিম্ন এবং মাঝারি ঝুঁকির রোগীদের ক্ষেত্রে নিরাপদে রোগের পুনরাবৃত্তির সম্ভাবনা বাতিল করতে পারে, তবে তাদের কষ্টকর পরীক্ষার সংখ্যা কমিয়ে আনা সম্ভব।
এটি কোনো সায়েন্স ফিকশন নয়। বেশ কয়েকটি ক্যান্সার সেন্টারে, বাস্তব নজরদারি পদ্ধতির অংশ হিসেবে মূত্র বায়োমার্কার পরীক্ষাগুলো নিয়ে ইতিমধ্যে গবেষণা করা হচ্ছে। নেদারল্যান্ডস, জার্মানি এবং যুক্তরাজ্যের গবেষকরা পরীক্ষা করে দেখছেন যে মলিকিউলার মূত্র পরীক্ষাগুলো কাদের অবিলম্বে সিস্টোস্কোপি প্রয়োজন এবং কারা অপেক্ষা করতে পারে, তা বাছাই করতে সাহায্য করতে পারে কিনা। কিছু প্রাথমিক ফলাফল থেকে জানা যাচ্ছে যে মূত্র পরীক্ষার সাথে ঝুঁকি-ভিত্তিক ফলো-আপ যুক্ত করলে রোগীদের এবং হাসপাতাল উভয়ের উপর চাপ কমানো সম্ভব, এবং একই সাথে নিরাপত্তাও বজায় রাখা যায়।
এর আকর্ষণ স্পষ্ট। একটি মূত্রের নমুনা সংগ্রহ করা সহজ। এটি প্রায়শই দ্রুত এবং বারবার সংগ্রহ করা যায়। এটি এমন টিউমারের কার্যকলাপও ধরতে পারে যা এখনও ইমেজিং বা সাধারণ পরীক্ষায় স্পষ্ট নয়। তবে এর মানে এই নয় যে প্রতিটি পরীক্ষা নিয়মিত ব্যবহারের জন্য প্রস্তুত, বা পুরোনো পদ্ধতিটি অকেজো হয়ে গেছে। মূল সমস্যা হলো ধারাবাহিকতা। বিভিন্ন পরীক্ষা বিভিন্ন মার্কার পরিমাপ করে। টিউমারের গ্রেড, পূর্ববর্তী চিকিৎসা এবং সময়ের উপর নির্ভর করে এর কার্যকারিতা ভিন্ন হতে পারে। নিয়ন্ত্রক এবং চিকিৎসকরা নির্দেশিকা পরিবর্তনের আগে বড় আকারের বাস্তব ট্রায়াল থেকে আরও স্পষ্ট প্রমাণ দেখতে চান।
তা সত্ত্বেও, এই অগ্রগতির দিকটি উপেক্ষা করা কঠিন। ব্লাডার ক্যান্সারকে আজীবন চিকিৎসার খরচের দিক থেকে অন্যতম ব্যয়বহুল ক্যান্সার হিসেবে ধরা হয়, যার মূল কারণ হলো এর দীর্ঘমেয়াদী নজরদারি। মার্কিন যুক্তরাষ্ট্রের ন্যাশনাল ক্যান্সার ইনস্টিটিউট এবং একাধিক স্বাস্থ্য অর্থনীতি সমীক্ষা ফলো-আপকেই খরচের প্রধান কারণ হিসেবে চিহ্নিত করেছে। যদি নির্ভরযোগ্য মূত্র পরীক্ষা সিস্টোস্কোপির একটি অংশও নিরাপদে কমাতে পারে, তবে এর আর্থিক প্রভাব বিশাল হতে পারে। আরও গুরুত্বপূর্ণ বিষয় হলো, এর মানবিক প্রভাব হতে পারে আরও বড়।
রোগীরা প্রায়শই ফলো-আপকে একটি 'ভয়ের চক্র' হিসেবে বর্ণনা করেন। প্রক্রিয়াটি বেদনাদায়ক বা বিব্রতকর হতে পারে। আর অপেক্ষা করাটা আরও খারাপ। যেহেতু রোগটি ফিরে আসা সাধারণ, তাই প্রতিটি অ্যাপয়েন্টমেন্টে ক্যান্সার ফিরে আসার ভয় থাকে। যে রোগে অনেকে বছরের পর বছর বেঁচে থাকেন, সেখানে জীবনের মান কেন্দ্রীয় বিষয় হয়ে ওঠে। একটি বড় আবিষ্কার শুধু জীবন দীর্ঘায়িত করার জন্য নয়, বরং বেঁচে থাকাকে কম কষ্টকর করে তোলার জন্যও।
এখানে একটি সমতার বিষয়ও রয়েছে। বিশেষজ্ঞ ইউরোলজি পরিষেবা পাওয়ার সুযোগ সব জায়গায় সমান নয়, বিশেষ করে বড় শহুরে হাসপাতালের বাইরে। কম উন্নত পরিবেশে, ঘন ঘন সিস্টোস্কোপি করা সবসময় বাস্তবসম্মত নয়। একটি বৈধ মূত্র-ভিত্তিক পর্যবেক্ষণ পদ্ধতি অবশেষে ফলো-আপের সুযোগ বাড়াতে সাহায্য করতে পারে, বিশেষ করে যদি এর খরচ কমে এবং পরীক্ষাটি মানসম্মত করা সহজ হয়। এটি ক্যান্সার চিকিৎসায় বৈশ্বিক বৈষম্য দূর করবে না, তবে একটি বাস্তব বাধা দূর করতে পারে।
তবুও, সতর্কতা জরুরি। যদি একটি পরীক্ষা আক্রমণাত্মক রোগ ধরতে ব্যর্থ হয়, তবে মিথ্যা আশ্বাস বিপজ্জনক হতে পারে। উচ্চ-ঝুঁকির রোগীদের জন্য ডাক্তাররা খুব শীঘ্রই সিস্টোস্কোপি ত্যাগ করবেন না। আরও বাস্তবসম্মত পথ হলো একটি স্তরযুক্ত পদ্ধতি: মলিকিউলার মূত্র পরীক্ষার সাথে রোগীর ইতিহাস, প্যাথলজি এবং ঝুঁকির বিভাগ ব্যবহার করে সিদ্ধান্ত নেওয়া হবে কার সবচেয়ে নিবিড় পর্যবেক্ষণ প্রয়োজন। অনেক বিশেষজ্ঞরা এখন এই ক্ষেত্রটিকে সেদিকেই এগোতে দেখছেন। এই আবিষ্কারটি কোনো অলৌকিক প্রতিস্থাপন নয়, বরং এটি আরও স্মার্ট নজরদারি।
এই পরিবর্তনটি আধুনিক ক্যান্সার চিকিৎসা সম্পর্কে আরও বড় কিছু বলে। বছরের পর বছর ধরে, খবরের শিরোনামে ব্লকবাস্টার ওষুধ এবং উচ্চ প্রযুক্তির থেরাপির উপর মনোযোগ দেওয়া হয়েছে। সেই অগ্রগতিগুলো গুরুত্বপূর্ণ। কিন্তু চিকিৎসার কিছু সবচেয়ে অর্থপূর্ণ অগ্রগতি ঘটে কম আকর্ষণীয় অংশগুলোতে: যেমন আগেভাগে রোগ নির্ণয়, উন্নত ফলো-আপ, কম বেদনাদায়ক পদ্ধতি এবং এমন একটি চিকিৎসা ব্যবস্থা যা নিয়ে মানুষ সত্যিই বাঁচতে পারে। ব্লাডার ক্যান্সারের ক্ষেত্রে, এখানেই পরবর্তী আসল সাফল্য পাওয়া যেতে পারে।
মূত্র পরীক্ষার এই প্রতিশ্রুতিকে সফল করতে সতর্ক প্রমাণ, স্পষ্ট মান এবং ন্যায্য মূল্য নির্ধারণের প্রয়োজন হবে। কিন্তু এটি ইতিমধ্যে আলোচনাকে বদলে দিয়েছে। ব্লাডার ক্যান্সারের ব্যবস্থাপনাকে আর এমনভাবে দেখতে হবে না যেখানে বেঁচে থাকার জন্য অস্বস্তি এবং জীবনে ব্যাঘাতকে অনিবার্য পার্শ্বপ্রতিক্রিয়া হিসেবে মেনে নিতে হয়। যদি এই নতুন প্রজন্মের পরীক্ষাগুলো বৃহত্তর পরিসরে সফল হয়, তবে এই সাফল্য শুধু ডাক্তারি ক্ষেত্রেই হবে না, এটি হবে ব্যক্তিগত। হাজার হাজার রোগী কম পদ্ধতি, কম ভয় এবং আরও বেশি সাধারণ দিন নিয়ে ভবিষ্যৎ পাবে।